Ortopedie, traumatologie, rehabiltiace &
cévní chirurgie
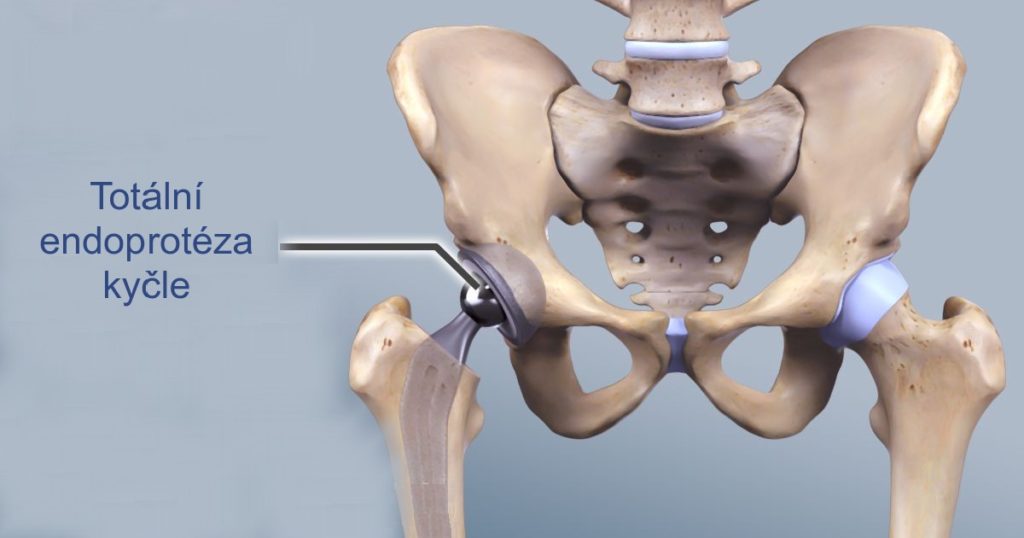
Jsme tým odborníků s mezinárodními zkušenostmi se specializací na ortopedii, rehabilitaci a cévní chirurgii. Nabízíme odborné konzultace, moderní diagnostiku a širokou škálu léčebných postupů, včetně konzervativních příístupů a operací.